Las investigaciones en curso sobre el tratamiento de heridas han fomentado avances en la tecnología de los apósitos y mejores prácticas. Al mismo tiempo, hay una población mundial envejecida en crecimiento, que presenta cada vez más enfermedades concomitantes, lo que plantea desafíos para las personas y la atención médica. Estos desafíos incluyen el incremento de costos para los sistemas de salud, la dedicación desproporcionada de recursos para el cuidado de las heridas, el uso cada vez mayor de antibióticos en una época de preocupación mundial y, sobre todo, una disminución en la calidad de vida de los pacientes.1,2,3,4,5,6,7,8,9,10,11,12,13 Las estrategias eficaces para acelerar la cicatrización podrían beneficiar a todas las partes interesadas. Hay cada vez más indicios de que mejorar el tratamiento de las heridas de difícil cicatrización implica necesariamente mejorar su microclima, que incluye tratar el desarrollo persistente del biofilm que está presente en la mayoría de ellas.14
El principio subyacente es que las heridas que no cicatrizan como se espera no deberían considerarse automáticamente “no cicatrizantes” ni denominarse “crónicas”, ya que esto puede transmitir un mensaje de que la afección de la herida es irreversible.15 Es más probable que el uso del término “de difícil cicatrización” impulse a los profesionales de la salud a abordar seriamente la causa del retraso. Es, también, un recordatorio de la presencia del biofilm en esas heridas (que afecta directamente la velocidad de cicatrización) y de la rapidez con la que este se regenera tras su eliminación.15
Sigue siendo necesario realizar una evaluación completa de la herida en cada contacto con el paciente. Deben tenerse en cuenta todas las causas del retraso de la cicatrización, y debe diagnosticarse y tratarse de forma suficiente la patología subyacente.15 Una nueva herida que presenta un aumento del exudado, esfacelo y tamaño al tercer día de su aparición puede definirse como de difícil cicatrización.15 Es necesario hallar un nuevo enfoque específico para tratar el biofilm en las heridas de difícil cicatrización.15
Para reflexionar sobre lo que constituyen las mejores prácticas en relación con estas heridas, dada la importancia del entorno para su cicatrización, un panel de consenso internacional se reunió en el verano boreal de 2019 para analizar la estructura y el contenido de un nuevo concepto desarrollado por el grupo: higiene de heridas. En función de las pruebas y las prácticas actuales, se necesita un enfoque sistemático y bien planificado para la limpieza y desinfección de las heridas, con el fin de preparar aquellas que sean de difícil cicatrización y facilitar su curación.16 Actualmente, el tratamiento del biofilm (concepto aceptado en el cuidado de las heridas) implica realizar un desbridamiento habitual y luego aplicar estrategias inhibidoras del biofilm, que incluyen el uso de apósitos con agentes antimicrobianos tópicos.14 El panel de consenso determinó que es necesario ampliar este método: deben agregarse dos pasos destinados al tratamiento temprano y repetitivo del biofilm y aplicar alguna forma de higiene de la herida en cada visita.15
Los cuatro pasos resultantes para la higiene de las heridas son los siguientes:
- Limpiar (tanto la herida como la piel perilesional)
- Desbridar (desbridamiento agresivo inicial, si es necesario, y mantenimiento)
- Remodelar los bordes de la herida
- Aplicar apósitos con agentes inhibidores del biofilm a la herida.
La higiene de las heridas puede usarse en combinación con un marco global de evaluación de las heridas, como TIMERS (cuyas iniciales en inglés significan tejido, inflamación, humedad, bordes, regeneración/reparación y factores sociales), que permite la aplicación de nuevos conceptos. El panel de consenso planteó que esto es fundamental para el tratamiento eficaz del biofilm en la herida y alrededor de ella.15,17 El concepto de higiene de las heridas se desarrolló como un protocolo de atención sanitaria para aplicar en todas las heridas, incluidas las agudas y posquirúrgicas, y es suficientemente flexible para adaptarse a las normas y directrices locales.15 El concepto está destinado a todos los profesionales de la salud, no sólo a los especialistas en el cuidado de las heridas, lo que permite tanto a los médicos y enfermeros generales como a los especialistas implementar mejores prácticas.15
El documento de consenso internacional obtenido, denominado “Haciendo frente a las heridas de difícil cicatrización mediante una estrategia de intervención temprana contra el biofilm: higiene de la herida”, se publicó en marzo de 2020. El consenso se complementó con un seminario web educativo de 50 minutos con 2520 inscritos, de los cuales asistieron 820; también hubo 796 visualizaciones a demanda de 524 espectadores. Además, colaboraron 46 embajadores del concepto de higiene de las heridas de Australia, Canadá, España, Estados Unidos, Irlanda, Italia, Polonia, Portugal, Reino Unido y República Checa. Sin embargo, el documento de consenso se publicó en el mismo momento en que comenzó la pandemia del Covid-19, la cual alteró la atención médica. Sólo se ha publicado un estudio sobre el concepto de higiene de las heridas, con resultados alentadores:
- Un estudio retrospectivo, descriptivo y analítico del Centro de Tratamiento de Úlceras y Enfermedades Venosas en Salvador, Brasil, sobre el uso de un protocolo de tratamiento que incluye la higiene de las heridas en úlceras del pie diabético (UPD) y úlceras en las extremidades inferiores determinó que las tasas de cicatrización de las heridas mejoraron tras la implementación del protocolo. Los investigadores lograron controlar de forma adecuada los signos locales de infección y exudado, así como reducir los signos visibles e indirectos del biofilm. Todos los pacientes evolucionaron favorablemente hacia la reducción del tamaño de las heridas y su cierre.18
En muchos países, la pandemia del Covid-19 ha provocado cambios en el tratamiento de los pacientes, el acceso a la capacitación y educación, y otras presiones adicionales. Un equipo multidisciplinario en Italia llevó a cabo una encuesta en la que se informó que, debido a la pandemia, sólo el 22,6% de los pacientes asistió al centro especializado en heridas como de costumbre.19 En Alemania, la “pandemia dificultó el acceso al tratamiento clínico de las heridas crónicas” y no se emplearon soluciones como la telemedicina para garantizar la continuidad de la atención.20 Debido al estricto confinamiento en Sudáfrica, “las visitas de los pacientes prácticamente se paralizaron” y estos demoraron en recibir atención, a veces durante meses. En muchos casos, se implementaron consultas digitales y telefónicas para continuar el tratamiento.21 En una encuesta realizada en Estados Unidos, se determinó que más del 40% de los centros especializados en el cuidado de las heridas permanecieron cerrados durante parte de 2020.22
En vista del impacto prolongado de la pandemia, el objetivo de la encuesta mencionada consistió en comprender el conocimiento y la implementación de la higiene de las heridas, así como los obstáculos enfrentados y los resultados obtenidos, un año después de la difusión del concepto.
Metodología
ConvaTec encargó a la revista Journal of Wound Care (JWC) que desarrollara y llevara a cabo una encuesta internacional con profesionales de la salud implicados en el cuidado de las heridas, con el fin de conocer sus opiniones sobre el biofilm y la falta de cicatrización de las heridas, su evaluación y tratamiento del biofilm, su conocimiento del concepto de higiene de las heridas y, si correspondiera, cómo lo implementan y cuáles son los resultados obtenidos hasta el momento. El equipo de redacción de JWC, con la colaboración de ConvaTec, desarrolló una encuesta de 26 preguntas, compuesta por respuestas de opción múltiple y texto libre (Tabla 1). Los autores analizaron los resultados de la encuesta para sacar conclusiones de los datos, con el apoyo de una redactora médica.
Tabla 1. Preguntas de la encuesta
P1. ¿Cómo se describiría?
|
P2. ¿Hace cuánto que se dedica al tratamiento de las heridas?
|
P3. ¿En qué tipo de centro trabaja?
|
P4. ¿Qué tipo de heridas trata? (puede seleccionar más de una respuesta):
|
P5. Según el número de pacientes que tiene, en los últimos 6 meses, ¿qué porcentaje de las heridas que ha tratado no respondió al tratamiento como se esperaba?
|
P6. ¿Cuáles cree que son los principales motivos de esto? (puede seleccionar más de una respuesta):
|
P7. Cuando realiza una evaluación de rutina de la herida, ¿tiene en cuenta la presencia del biofilm?
|
| En caso afirmativo, pase a P8.En caso negativo, pase a P12. |
P8. ¿Cuáles considera que son los indicadores clínicos del biofilm en la herida? (puede seleccionar más de una opción)
|
P9. ¿Usa una estrategia inhibidora del biofilm para tratar las heridas?
|
| P10. Describa la estrategia inhibidora del biofilm que usa. |
P11. ¿Cree que es probable que el tratamiento eficaz del biofilm en la herida acelere la cicatrización?
|
| En caso afirmativo, pase a P13.En caso negativo, pase a P13. |
| P12. ¿Por qué no usa una estrategia inhibidora del biofilm cuando realiza evaluaciones de rutina? |
P13. ¿Ha oído hablar del concepto de higiene de las heridas?
|
P14. ¿Dónde ha oído hablar del concepto de higiene de las heridas?
|
P15. ¿Ha puesto en práctica la higiene de las heridas?
|
| En caso afirmativo, pase a P17. |
Q16. En caso negativo, indique el motivo (puede seleccionar más de una opción):*
|
Q17. ¿Ha puesto en práctica la higiene de las heridas como parte de un equipo multidisciplinario?
|
Q18. ¿Con qué frecuencia aplica la higiene de las heridas en sus pacientes?
|
Q19. ¿En qué tipos de lesiones ha aplicado la higiene de las heridas? (Puede seleccionar más de una opción):
|
Q20. ¿En qué momento aplica la higiene de las heridas en sus pacientes?
|
Q21. ¿Cuáles de los cuatro pasos para la higiene de las heridas implementa de forma rutinaria? (Puede seleccionar más de una respuesta)
|
Q22. Si ha seleccionado “ninguna de las opciones anteriores”, ¿qué le impide implementar la higiene de las heridas?*
|
Q23. Si efectúa el desbridamiento de la herida en el paso 2, ¿qué método utiliza? (puede seleccionar más de una opción):
|
Q24. Tras la implementación de la higiene de las heridas, indique si las tasas de cicatrización de sus pacientes:*
|
Debido a la naturaleza exploratoria de la investigación, se utilizó una técnica de muestreo no probabilístico, es decir, la muestra se seleccionó según criterios no aleatorios y no todos los miembros de la población tuvieron la posibilidad de participar. Además, no se han publicado estudios previos sobre la práctica clínica de la higiene de las heridas. La participación fue voluntaria, se llevó a cabo en línea y fue anónima para el personal de JWC, el patrocinador y los autores, con el fin de promover una amplia variedad de opiniones y garantizar la fiabilidad de los resultados.
Se distribuyó un enlace de Alchemer por correo electrónico a 97.000 miembros de la base de datos de JWC, así como a través de las redes sociales y una campaña de pago por clic. Para aumentar la tasa de respuesta, se enviaron cinco correos electrónicos a modo de recordatorio a quienes figuraban en la base de datos. Como incentivo para completar el estudio, se ofreció una suscripción trimestral gratuita a JWC; el equipo de redacción y los autores no conocieron esta información, la cual se rigió por la política editorial de JWC, que fue aceptada por todos los que proporcionaron sus datos personales. La encuesta estuvo abierta del 14 de diciembre de 2020 al 4 de marzo de 2021.
La encuesta se diseñó para permitir la publicación de resultados combinados anonimizados. Las respuestas de texto libre se sometieron a un análisis de marco para facilitar la estandarización del análisis temático de la obtención de datos cualitativos. No se llevó a cabo un cálculo de potencia debido a la naturaleza exploratoria temprana de la investigación y la falta de datos publicados para realizar dicho cálculo.
Resultados
Perfil de los participantes
De los 1478 participantes, 1049 (70,8%) completaron totalmente la encuesta. Más de la mitad (526; 50,1%) de los participantes trabajaba en Estados Unidos y 410 (39,1%) en el Reino Unido. Los 113 restantes (10,8%) eran de 39 países, territorios y dependencias, de los cuales sólo en Australia (10; 0,95%) se obtuvieron respuestas de dos dígitos. Cinco encuestas quedaron en blanco. Los detalles se proporcionan en la Tabla 2.
Tabla 2. Ubicación de los participantes
| Ubicación del centro (n=1049) | n | % | Ubicación del centro (continuación) | n | % |
|---|---|---|---|---|---|
| Estados Unidos | 526 | 50,1 | Países Bajos | 2 | 0,19 |
| Reino Unido | 410 | 39,1 | Polonia | 2 | 0,19 |
| Australia | 10 | 0,95 | Puerto Rico | 2 | 0,19 |
| Canadá | 9 | 0,86 | Sudáfrica | 2 | 0,19 |
| España | 9 | 0,86 | Sri Lanka | 2 | 0,19 |
| Italia | 8 | 0,76 | Aruba | 1 | 0,09 |
| Irlanda | 5 | 0,48 | Bahamas | 1 | 0,09 |
| No respondió | 5 | 0,48 | Bulgaria | 1 | 0,09 |
| Portugal | 5 | 0,48 | Croacia | 1 | 0,09 |
| Bélgica | 4 | 0,38 | Gibraltar | 1 | 0,09 |
| India | 4 | 0,38 | Guam | 1 | 0,09 |
| Singapur | 4 | 0,38 | Hong Kong | 1 | 0,09 |
| Chipre | 3 | 0,29 | Indonesia | 1 | 0,09 |
| Japón | 3 | 0,29 | Rumania | 1 | 0,09 |
| Malasia | 3 | 0,29 | Serbia | 1 | 0,09 |
| Nueva Zelanda | 3 | 0,29 | Eslovaquia | 1 | 0,09 |
| Argentina | 2 | 0,19 | Eslovenia | 1 | 0,09 |
| Bailía de Jersey (Islas de la Mancha del Reino Unido) | 2 | 0,19 | Suecia | 1 | 0,09 |
| Brasil | 2 | 0,19 | Ucrania | 1 | 0,09 |
| República Checa | 2 | 0,19 | Emiratos Árabes Unidos | 1 | 0,09 |
| Bailía de Guernsey (Islas de la Mancha del Reino Unido) | 1 | 0,09 | |||
| Dinamarca | 2 | 0,19 | |||
| Alemania | 2 | 0,19 |
Se pidió a los participantes que especificaran sus funciones. Los profesionales de la salud especialistas en el cuidado de las heridas representaron el 40,8% (597) y los profesionales de la salud generales, el 26,8% (393). Se solicitó a quienes indicaron “otro” (474; 32,4%) que proporcionaran más información.
Aunque casi un tercio de los encuestados indicaron “otro”, de los que especificaron sus funciones en el recuadro de texto libre “especifique”, 154 se identificaron como enfermeros generales (los términos introducidos incluyeron enfermero, enfermero de atención primaria, licenciado en enfermería, enfermero de planta y auxiliar de enfermería) y 88 indicaron que eran enfermeros especialistas en heridas o tenían titulación en el cuidado de las heridas (los términos introducidos incluyeron licenciado en enfermería especialista en heridas, enfermero especialista en heridas, ostomía y continencia [CWOCN], enfermero especialista en el cuidado de heridas, especialista en el cuidado de heridas, auxiliar de enfermería especialista en el cuidado de heridas, y especialista en ostomía). Por lo tanto, la división entre especialistas en el cuidado de heridas y enfermeros generales en el grupo “otro” es más pareja que en las respuestas iniciales indicadas.
En la categoría “otro” también se incluyeron 40 participantes que mencionaron ser especialistas en áreas relacionadas con el cuidado de las heridas (enfermería vascular, cirugía, nutrición, viabilidad tisular, geriatría/gerontología, servicio de urgencias, cuidados intensivos, y cuidados domiciliarios); 14 eran capacitadores/educadores (clínicos y académicos); 10 eran enfermeros/médicos especialistas; 6 trabajaban en la gestión sanitaria o realizaban funciones de apoyo sanitario; 4 eran estudiantes/pasantes; 3 eran investigadores; y 3 eran enfermeros asesores.
Casi el 40% de los participantes (n=553; 37,5%) eligió la opción “centro de atención primaria” como entorno de trabajo; 317 (21,6%) eligieron “hospital de agudos” y 595 (40,6%) eligieron “otro”. Sin embargo, al igual que con las opciones para las funciones, quienes completaron el recuadro de texto libre “especifique” brindaron más información sobre los centros: 129 en consultorios de medicina general/médicos de familia/atención primaria; 111 en centros de cuidados prolongados (residencias de ancianos o centros especializados de enfermería); 48 en centros de pacientes ambulatorios/consultorios externos; 30 en centros especializados en heridas; 21 en asistencia domiciliaria; 16 en centros de rehabilitación; y 15 en centros de cuidados paliativos.
Dos tercios de los encuestados (n=976; 66,6%) afirmaron haber tratado heridas durante más de 8 años, el 17% (n=249) durante 4-8 años y el 10,2% (n=149) durante 2-4 años.
Tratamiento de las heridas
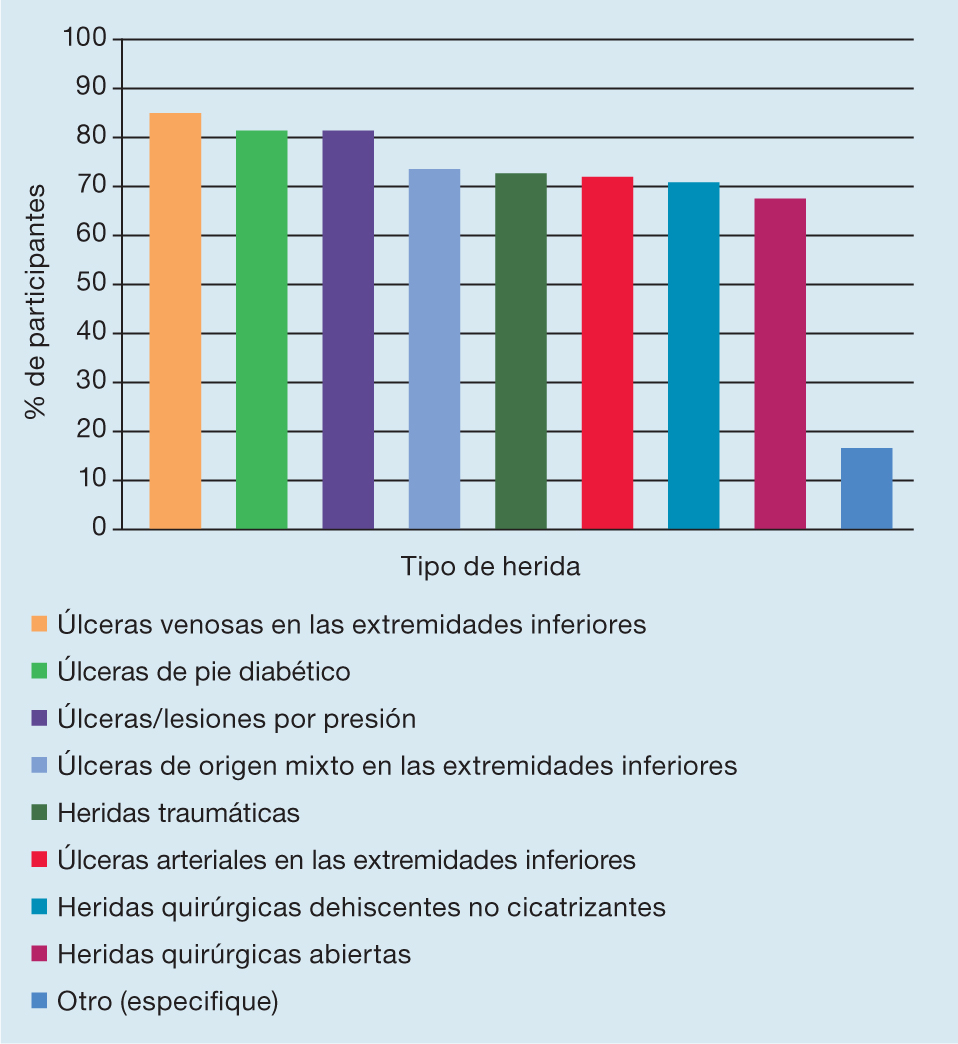
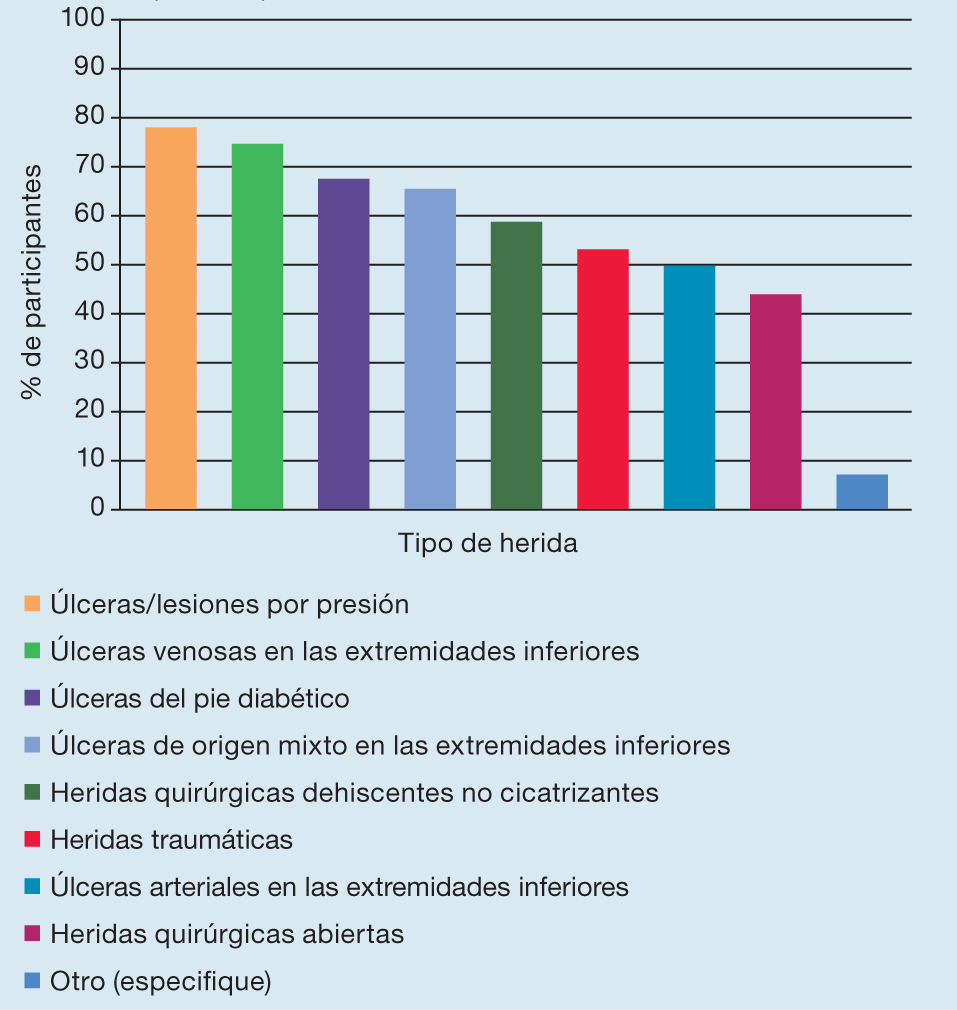
Los encuestados informaron tratar una amplia variedad de tipos de heridas (Figura 1); las más comunes fueron las úlceras venosas en las extremidades inferiores (UVEI 85,8%; n=1257) y las menos comunes fueron las heridas quirúrgicas abiertas (68,5%; n=1003).
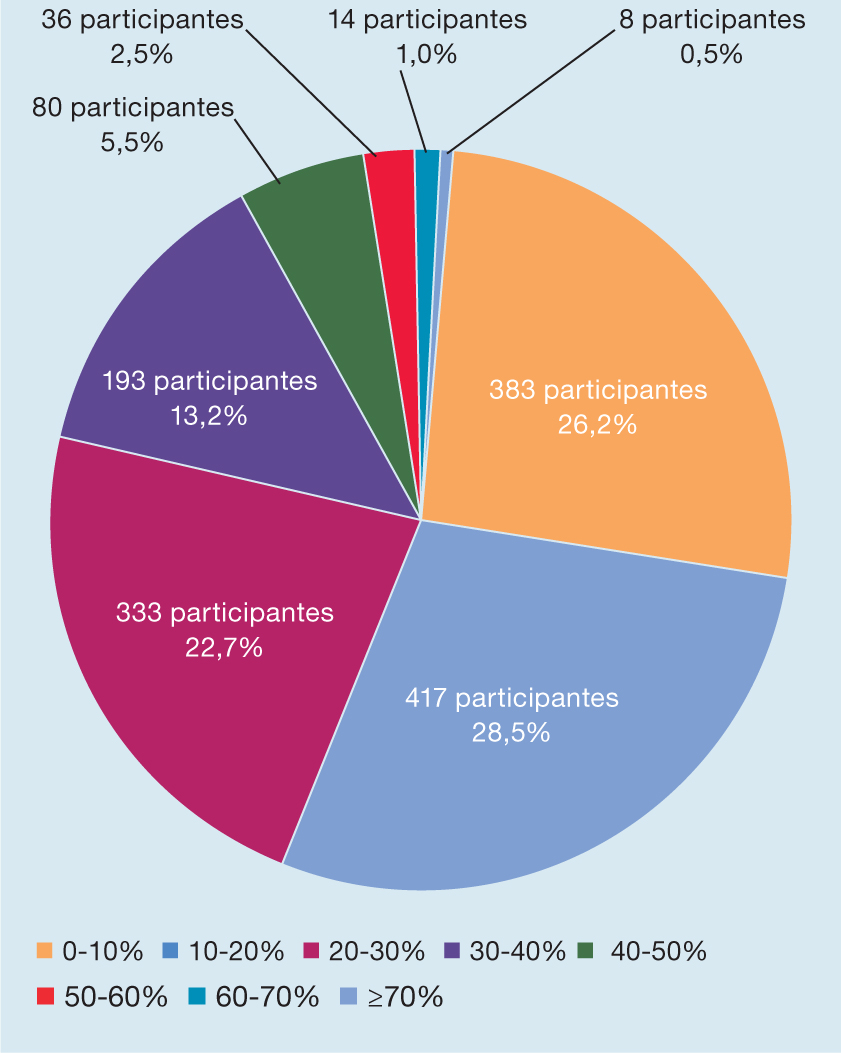
Los resultados sobre el número de heridas de los pacientes que no respondieron al tratamiento como se esperaba durante los seis meses previos se indican en la Figura 2. Aproximadamente, dos tercios de los encuestados afirmaron que esto ocurrió en el 10-40% de las heridas (64,4%; n=943). En los dos extremos, poco más de un cuarto de los encuestados (26,2%; n=383) lo indicó sólo para el 0-10% de las heridas y casi el 10% (9,5%; n=138) para más del 40% de las heridas.
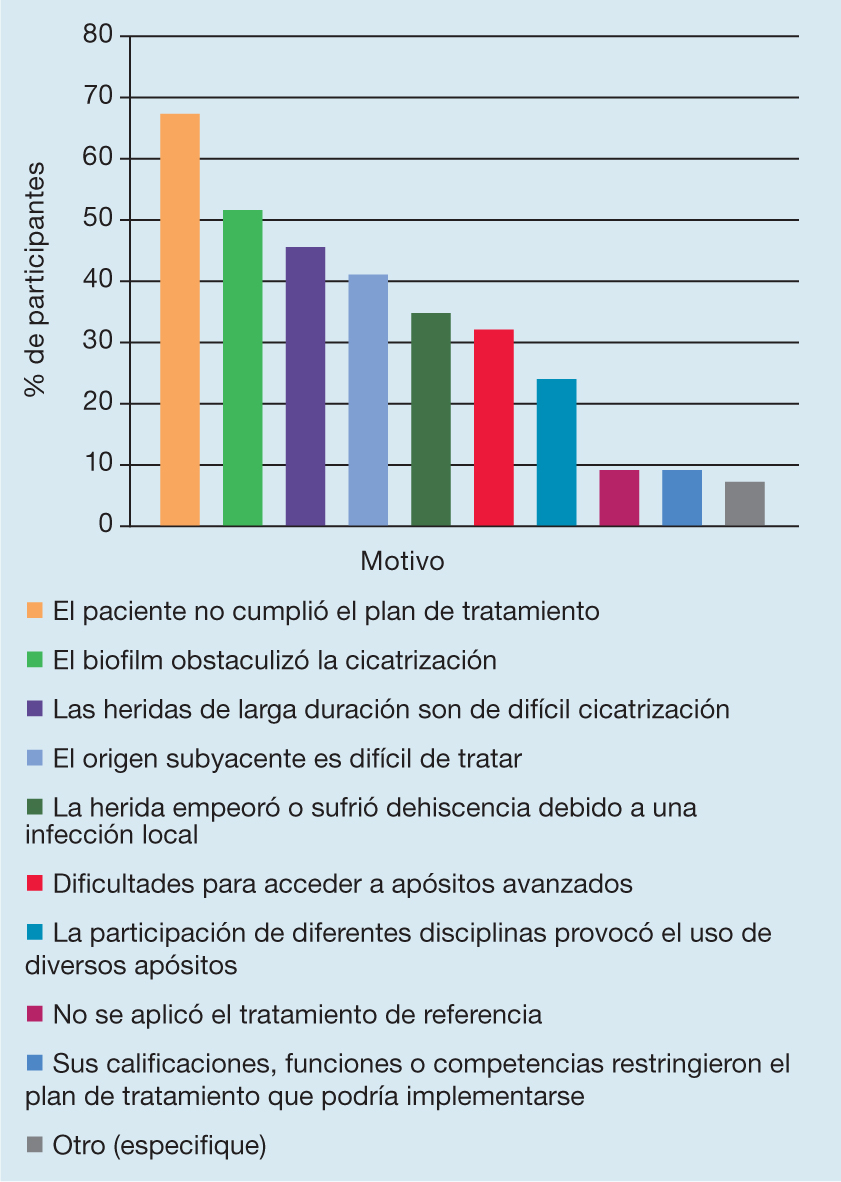
El motivo más mencionado de esta diferencia entre las expectativas y la realidad fue que “el paciente no cumplió el plan de tratamiento” (67,5%; n=984), seguido de “la presencia del biofilm” (51,3%; n=750) y “las heridas de larga duración son de difícil cicatrización” (46,2%; n=675). Los resultados completos se indican en la Figura 3.
Implicación y tratamiento del biofilm
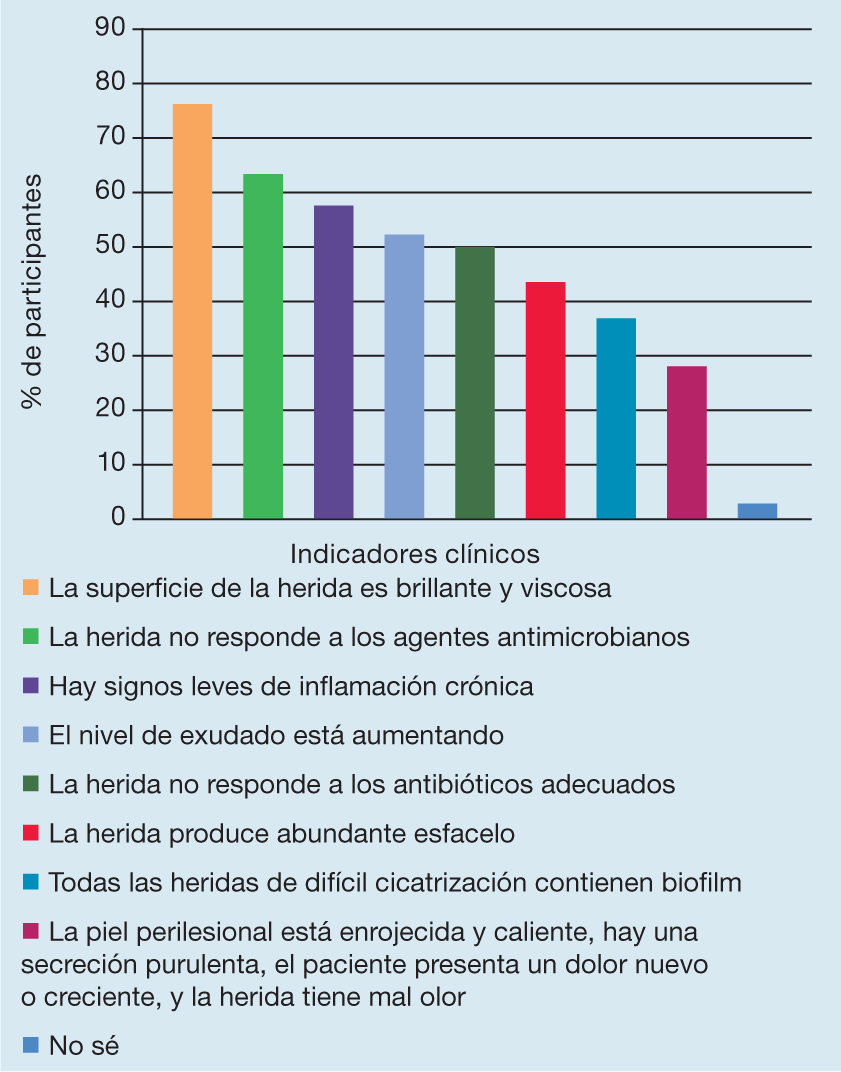
La mayoría de los encuestados (87,8%, n=1283) tiene en cuenta la presencia del biofilm a la hora de realizar una evaluación de rutina de la herida. Los indicadores clínicos más observados son “la superficie de la herida es brillante y viscosa” (77,0%; n=986), seguido de “la herida no responde a los apósitos con agentes antimicrobianos” (64,6%; n=828) y “la herida muestra signos leves de inflamación crónica” (59,3%; n=759). Los resultados completos se indican en la Figura 4.
En línea con el número de encuestados que tienen en cuenta la presencia del biofilm, la mayoría afirmó que utiliza una estrategia inhibidora para tratarlo en las heridas: 70,1% (n=897) en comparación con 16,6% (n=213) que no lo hace, y 13,3% (n=170) que “no sabe”. Los temas principales que surgieron en las respuestas de texto libre para describir las estrategias inhibidoras del biofilm utilizadas fueron una combinación de limpieza de la herida y desbridamiento mecánico (desbridamiento quirúrgico y cortante, en menor medida), así como la aplicación de apósitos con agentes antimicrobianos. Se mencionó una amplia variedad de soluciones de limpieza (desde agua corriente y jabón hasta limpiadores de heridas con pH balanceado, yodo y soluciones antisépticas de lavado) y apósitos (incluidos los impregnados con plata, cadexómero yodado, miel o polihexametilen-biguanida [PHMB], apósitos absorbentes de espuma y apósitos hidrocoloides), aunque el más mencionado fue simplemente “apósito con agentes antimicrobianos”.
Casi todos los participantes (96,1%; n=1229) creen que es probable que el tratamiento eficaz del biofilm en la herida acelere la cicatrización.
Implementación de la higiene de las heridas y resultados
Más de la mitad (57,4%; n=838) de los participantes había oído hablar del concepto de higiene de las heridas para superar los obstáculos de la cicatrización asociados al biofilm (Recuadro 1). Los participantes que habían oído hablar de la higiene de las heridas lo hicieron a través de varios canales, aunque el mayoritario (30,4%; n=259) fue un seminario web en el que se debatió el tema (Figura 5). Uno de cada cinco participantes (20,1%; n=171) oyó hablar por primera vez de la higiene de las heridas a través de otro profesional de la salud.
Recuadro 1.Recomendaciones del consenso internacional sobre la higiene de las heridas
La higiene de las heridas es un aspecto fundamental del cuidado de todos los pacientes que tienen una herida abierta.
| Información general |
|---|
|
| Limpieza |
|
| Desbridamiento |
|
| Remodelación de los bordes de la herida |
|
| Aplicación de apósitos en la herida |
|
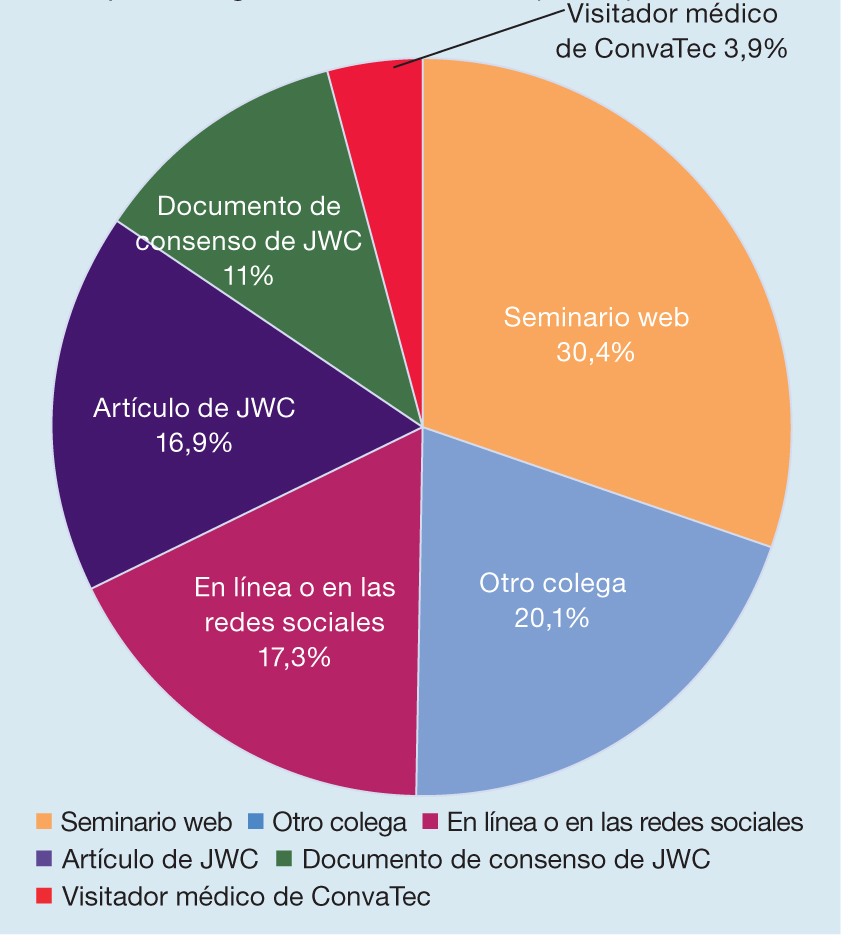
Tres cuartas partes de los encuestados que han oído hablar de la higiene de las heridas (75,3%; n=639) la han implementado, y el 63,8% de ellos (n=407) la han aplicado como parte de un equipo multidisciplinario.
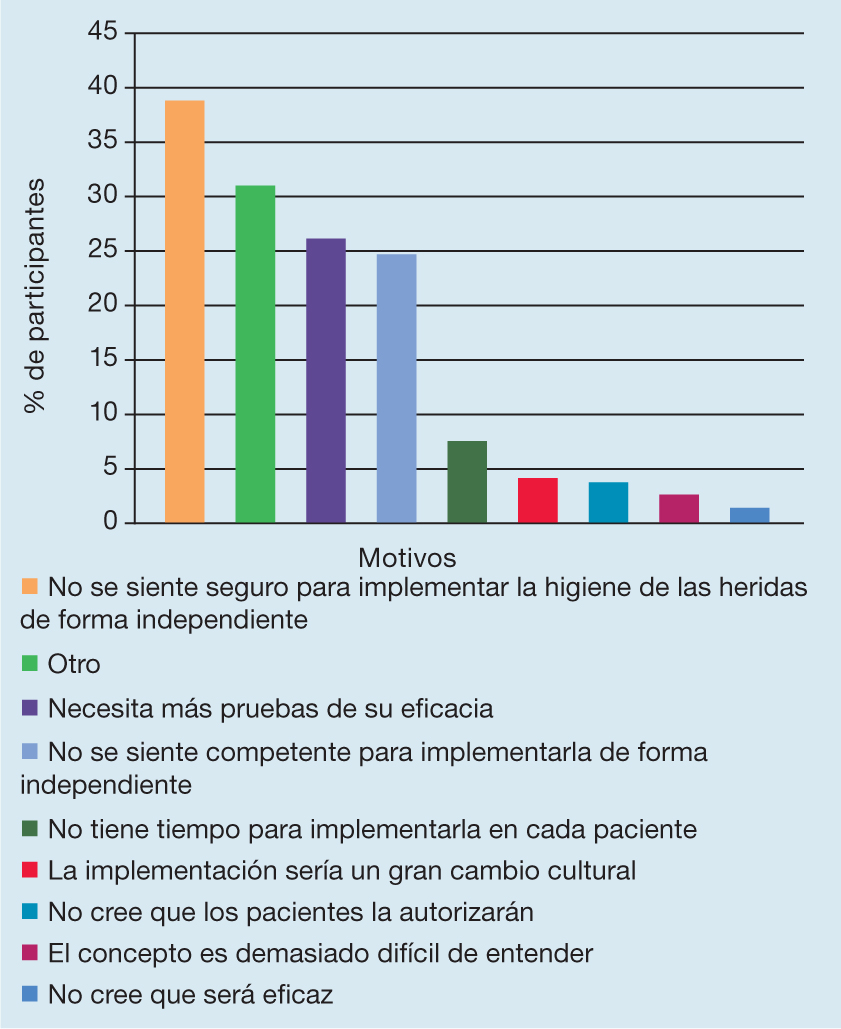
Los motivos seleccionados para no implementar la higiene de las heridas reflejaron los motivos para no implementar las prácticas inhibidoras del biofilm e incluyeron “no se siente seguro para implementar la higiene de las heridas de forma independiente sin una mayor capacitación y supervisión” (39,0%; n=82) y “no se siente competente para implementar la higiene de las heridas de forma independiente sin una mayor capacitación y supervisión” (24,8%; n=52). Sin embargo, un cuarto de los participantes (25,7%; n=54) “necesita más pruebas fundamentadas de la eficacia de la higiene de las heridas antes de implementarla”. Los resultados completos se indican en la Figura 6.
Las UVEI, las UPD y las úlceras/lesiones por presión fueron los tres tipos de lesiones más tratadas con la higiene de las heridas. Se proporcionan más detalles en la Figura 7.
Los participantes que han implementado la higiene de las heridas no la aplican necesariamente siempre: el 78,7% (n=503) aplica el concepto “siempre” y el 20,8% (n=133) lo hace “a veces”. Más de tres cuartas partes de los participantes (75,7%; n=484) la inician en la primera presentación/evaluación, mientras que el 21,1% (n=135) lo hace cuando la herida no ha respondido al tratamiento de referencia.
Debido a un error técnico en la encuesta, quienes aplican de forma rutinaria los pasos de la higiene de las heridas se incluyeron en la pregunta “Si ha seleccionado “ninguna de las opciones anteriores”, ¿qué le impide implementar la higiene de las heridas?”, lo cual produjo una confusión en los resultados. Aunque sólo el 0,30% (n=2) había respondido “ninguna de las opciones anteriores” a la pregunta sobre los pasos para la higiene de las heridas, 622 respondieron la pregunta sobre los obstáculos, el 30,5% (n=190) mencionó limitaciones de tiempo y el 5,10% (n=32) mencionó la confianza y la competencia. El 59,2% (n=368) seleccionó “Otro (especifique)” y la gran mayoría dejó el recuadro en blanco o indicó que la pregunta no era aplicable.
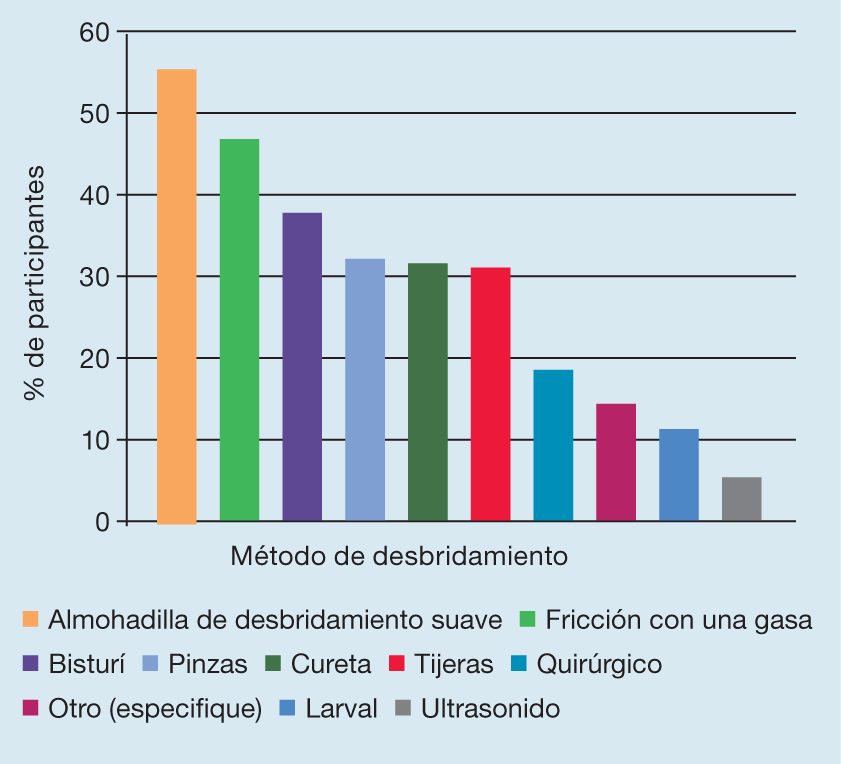
Si se analiza específicamente el paso 2 (desbridamiento), el desbridamiento mecánico y el desbridamiento cortante fueron los métodos más utilizados, respectivamente. Se proporcionan más detalles en la Figura 8.
En general, tras la implementación de la higiene de las heridas, el 80,3% (n=513) informó que las tasas de cicatrización de sus pacientes habían mejorado. El 13,6% (n=87) indicó que “es demasiado pronto para opinar”, mientras que el 5,8% (n=37) sostuvo que las tasas de cicatrización no habían cambiado; sólo el 0,30% (n=2) afirmó que las tasas de cicatrización habían empeorado.
Análisis
Los resultados obtenidos de la encuesta de un gran grupo de profesionales de la salud (principalmente enfermeros) involucrados en el cuidado de las heridas en varias funciones y centros indican que hay un gran interés en la higiene de las heridas. Los encuestados se inclinaron hacia una larga experiencia en el cuidado de las heridas.
Los resultados también indicaron la amplia variedad de heridas que se tratan en estos centros y que quienes tienen una vasta experiencia en el cuidado de las heridas consideran generalmente importante usar estrategias inhibidoras del biofilm.
Cabe destacar que los encuestados eran, en su mayoría, enfermeros especialistas en heridas; la mayor parte de la atención en los consultorios la realizan enfermeros generales, mientras que las visitas de los enfermeros especialistas en heridas se producen semanalmente o con menos frecuencia. Además, la pandemia del Covid-19 pudo haber alterado la prestación de servicios de cuidado de las heridas, con una mayor dependencia en los cuidados personales e informales, lo que pudo haber afectado los resultados. Por lo tanto, es probable que se tenga en cuenta la higiene de las heridas, aunque es incierto si se pone en práctica de forma consistente en un contexto mundial al momento de la publicación de este estudio.
Casi todos los encuestados creen que el tratamiento eficaz del biofilm puede facilitar la cicatrización de las heridas, lo cual representa un gran avance desde que se presentó el concepto por primera vez. Sin embargo, las cifras que indican que al menos una de cada cinco heridas no cicatrizan como se esperaba señalan que hay una brecha entre las expectativas y las respuestas de cicatrización en la práctica; la mayoría de las explicaciones se relacionan con el plan de tratamiento de las heridas. Además, aproximadamente uno de cada 25 profesionales de la salud no tiene en cuenta la presencia del biofilm a la hora de realizar una evaluación de rutina de la herida y el 30% no usa o no sabe si está usando estrategias inhibidoras del biofilm para su tratamiento. Estas no son cifras insignificantes e indican que hay mucho trabajo por hacer en torno a la implementación de las estrategias inhibidoras del biofilm.
Aunque el concepto de higiene de las heridas en cuatro pasos es una nueva estrategia inhibidora del biofilm, 639 encuestados han comenzado a usarla, aunque no necesariamente en todas las heridas. Esto puede deberse a los diferentes tipos de heridas que tratan quienes han implementado la higiene de las heridas, en comparación con quienes no lo han hecho, ya que las diferentes clínicas tendrán diferentes cohortes de pacientes y tipos de heridas. También puede reflejar la distribución de los profesionales de la salud que han completado la encuesta en una muestra no representativa.
La eficacia de la higiene de las heridas es notable: más del 80% de quienes la han implementado han observado mejoras en las tasas de cicatrización, según los resultados. Es especialmente alentador ver la gran aceptación y variedad de métodos utilizados para el desbridamiento ya que, tradicionalmente, este solía ser sinónimo de desbridamiento cortante. Es posible que el mensaje enriquecedor de la higiene de las heridas—que puede adaptarse para que cualquier profesional de la salud la lleve a cabo en cada evaluación—haya sido adoptado incluso por más personas de las que aplican uno de los métodos de desbridamiento cortante, ya que muchos afirman que utilizan una gasa o almohadilla para el desbridamiento mecánico.
Sin embargo, aunque la higiene de las heridas fomenta un enfoque proactivo, los obstáculos para la implementación de estrategias inhibidoras del biofilm o para los cuatro pasos para la higiene de las heridas como parte de la atención rutinaria fueron similares. Cuando se preguntó sobre los factores que impiden utilizar una estrategia inhibidora del biofilm, se mencionaron cuatro temas claves:
- Unos 60 encuestados que completaron el recuadro de texto libre indicaron falta de conocimiento, educación, experiencia o confianza
- Unos 17 afirmaron específicamente que el uso de estrategias inhibidoras del biofilm no es parte de sus funciones, atención rutinaria o plan asistencial
- Otros 14 sostuvieron que no consideran implementar estrategias inhibidoras del biofilm, que el biofilm no suele estar presente, o que esperan hasta determinar clínicamente que la herida tiene biofilm. Este grupo estuvo compuesto por personas que no están a cargo de la toma de decisiones sobre el tratamiento de las heridas o cuyas funciones no incluyen dicho tratamiento.
Se mencionaron temas similares por los cuales la higiene de las heridas podría no llevarse a cabo. Estos incluyeron el consentimiento del paciente/niveles de dolor del paciente; contradicciones entre los miembros del equipo responsables del tratamiento de las heridas/dificultad para comunicarse entre los diversos equipos o centros; diferencias en los niveles de habilidades/conocimientos de los médicos; restricciones generales relativas a las funciones/políticas de los centros; acceso a los productos; y opinión de que la higiene no está indicada para la lesión.
Estos resultados indican que se necesitan esfuerzos educativos y capacitación, no sólo para quienes reconocen la necesidad de implementar la higiene de las heridas, sino también para superar los obstáculos institucionales y estructurales. Además, es menester mejorar la comprensión de los profesionales de la salud sobre la presencia del biofilm y la necesidad de tratarlo, así como promover métodos seguros y políticas de apoyo para llevarlo a cabo. Con respecto a la higiene de las heridas, las herramientas educativas para pacientes pueden facilitar su aceptación, mientras que las directrices de heridas específicas pueden fundamentar las políticas y delinear estrategias para abordar las preocupaciones habituales. Podrían realizarse más encuestas para conocer las prioridades sobre los tipos de heridas, así como las preferencias relativas al contenido educativo, por ejemplo, sobre la formación del biofilm, los motivos de la higiene de las heridas, la implementación eficaz del concepto por parte del equipo multidisciplinario y el método de ejecución. También podría analizarse la entrega de créditos educativos continuos para profesionales. Debido a que muchos encuestados oyeron hablar por primera vez de la higiene de las heridas a través de otro profesional de la salud, el intercambio de conocimiento entre pares podría ser una vía eficaz para las iniciativas educativas. Además, los encuestados mostraron interés en conocer nuevas pruebas sobre la eficacia de la higiene de las heridas, lo que indica que hay un vacío en los estudios publicados y que es necesario realizar investigaciones continuas.
Limitaciones
La encuesta se dio a conocer a través de la lista de distribución por correo electrónico de JWC con un incentivo para completarla y contó con el apoyo de ConvaTec, que patrocinó y promovió el documento de consenso sobre la higiene de las heridas y el seminario web; esto pudo haber aumentado el número de participantes con un amplio conocimiento del tema.
La encuesta se redactó en inglés, lo que pudo haber limitado las respuestas de países donde el inglés no es el idioma oficial. Además, la falta de definiciones en la encuesta sobre las funciones de los profesionales y los tipos de centros pudo haber generado incongruencia en las respuestas.
Por último, debido a un error técnico, más participantes de los previstos pudieron ver y responder una de las preguntas. Sin embargo, los temas mencionados en estas respuestas fueron útiles para comprender los obstáculos de la higiene de las heridas y fundamentar el análisis anterior.
Conclusión
La encuesta mostró que los encuestados están totalmente de acuerdo en que la implementación de la higiene de las heridas es un método exitoso para el tratamiento del biofilm y un componente fundamental para mejorar las tasas de curación en heridas de difícil cicatrización. Sin embargo, existen algunos obstáculos para su aceptación; podría ser necesario brindar una mayor educación para infundir confianza en el concepto y capacitación para aumentar la sensación de competencia al llevar a cabo los cuatro pasos. La falta de inclusión del concepto en políticas y protocolos, así como el acceso limitado a ciertos aspectos de sus pasos, señalan más ampliamente la necesidad de apoyo institucional, estrategias de mejora de la calidad y desarrollo de políticas regionales. En general, los profesionales de la salud de diferentes funciones y centros desean que se publiquen y difundan más estudios sobre los resultados clínicos obtenidos mediante la higiene de la herida.

