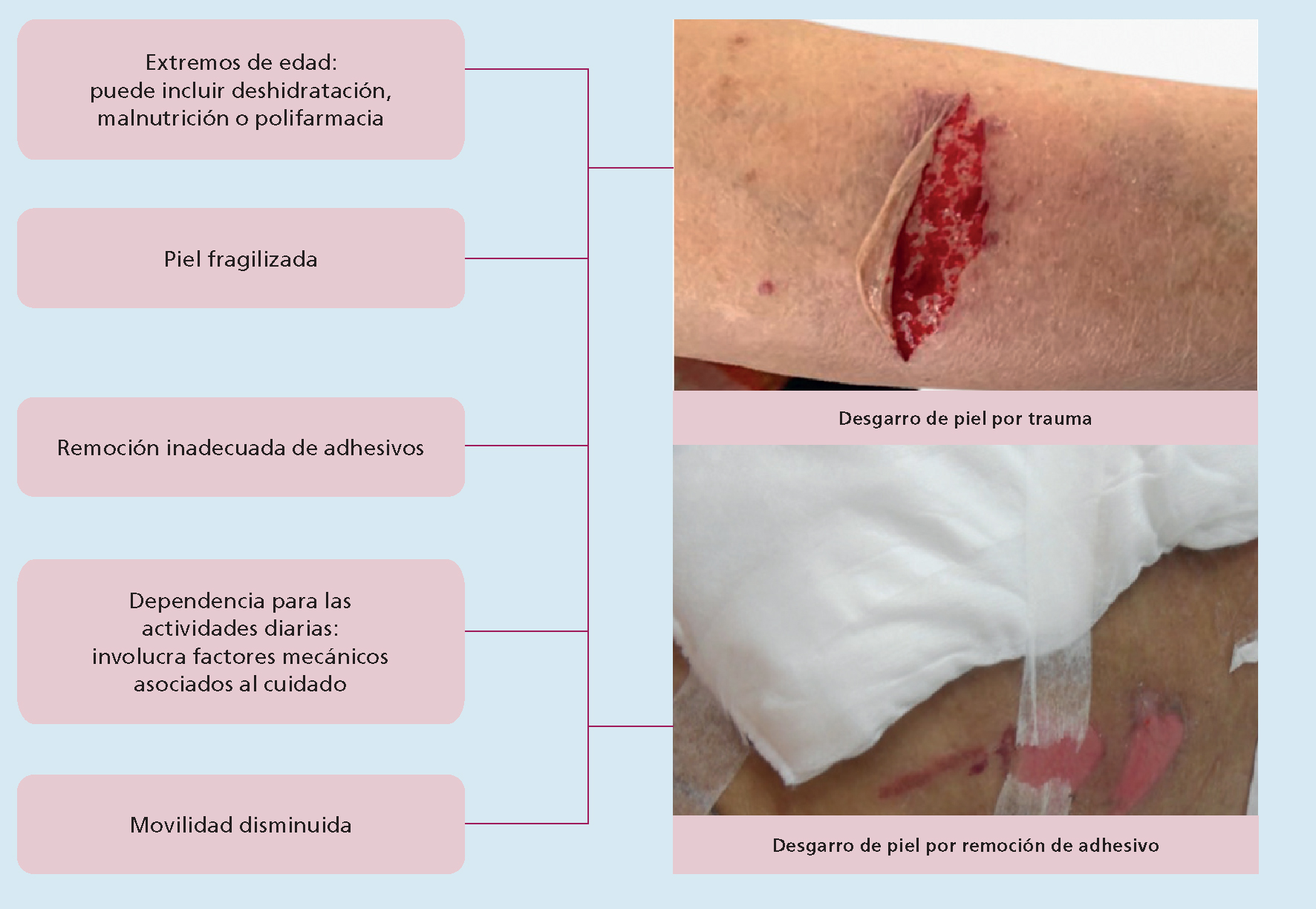
Los desgarros de piel (DP) son lesiones traumáticas causadas por fricción, cizallamiento y/o fuerza bruta, que incluyen la remoción de adhesivos médicos. Las personas en edades avanzadas y dependientes para el autocuidado o las actividades diarias básicas están entre aquellas con mayor riesgo a desarrollar estas lesiones (Figura 1).1 Aunque se trate de una lesión conocida hace tiempo, los mayores descubrimientos sobre DP fueron posibles gracias a Payne y Martin, pioneros en su abordaje en 1990;2 no obstante, su valorización fue mejor establecida en la última década, con el aumento de estudios publicados.1
Los grupos multiprofesionales y multinacionales liderados por Carville et al, en Australia,3 y LeBlanc y Baranoski, en Canadá,4 han tenido un papel clave en la profundización del análisis de DP, por medio de la realización y publicación de estudios epidemiológicos, ensayos clínicos y consensos para la clasificación, prevención y tratamiento. Esto generó importantes herramientas de soporte en la práctica clínica.1,3 El grupo australiano, activo desde 2007, desarrolló el Sistema de Clasificación para Auditoría de Desgarros de Piel (STAR, por sus siglas en inglés),3 una herramienta que clasifica la lesión de acuerdo con sus características, descripción de manejo y glosario, basada en el primer instrumento creado por Payne y Martin.2
El grupo canadiense, activo desde 2011, desarrolló una herramienta de clasificación a partir de la exploración de los conocimientos de los profesionales de enfermería y del uso de escalas preexistentes. La denominaron Clasificación del Panel Asesor Internacional sobre Desgarros de Piel (ISTAP, por sus siglas en inglés)5 y se caracteriza por ser más concisa que las anteriores.
Ambos sistemas de clasificación fueron adaptados y validados para Brasil6-8 y otros países. La adaptación cultural y validación del sistema de clasificación ISTAP fue realizada de forma independente por países como Dinamarca,9 Suecia10 y Brasil.7,8 ISTAP realizó la validación, tanto del sistema de clasificación como de la definición de DP, en un estudio en 44 países para disponer la herramienta en otros idiomas (árabe, chino, alemán, hebreo, italiano, japonés, portugués de Portugal, español y turco).11 La iniciativa buscó ampliar a nivel global el alcance y la aceptación de la estandarización, sistematización de la nomenclatura y clasificación de estas lesiones, para mejorar la comunicación científica e interprofesional con rigor.
Además del análisis de las propiedades psicométricas de los sistemas de clasificación a través de publicaciones metodológicas,7-10,12 numerosos países han divulgado sus producciones científicas sobre la epidemiología de los DP; en el escenario mundial, además de Australia13 y Canadá,14 otros países cuyos investigadores publican estudios metodológicos y epidemiológicos sobre el tema fueron Singapur,15 Japón16 y Dinamarca.17 En Brasil, este tema es conocido, ya que la ocurrencia de lesiones traumáticas en adultos mayores es un hecho clínico frecuente y estudiado. Sin embargo, la aplicación de la nomenclatura estandarizada internacionalmente se inició con el estudio metodológico de adaptación cultural y validación del STAR, como disertación de maestría.6
A pesar del aumento de los estudios en el escenario nacional, los DP son poco relevantes en la práctica clínica. No ocurre lo mismo con las lesiones por presión, que cuentan con directrices nacionales e internacionales para su prevención y tratamiento.18 Los DP son poco considerados por los profesionales de la salud y frecuentemente pasan inadvertidos al ser interpretados como normales e inherentes al cuidado de personas con mayores niveles de dependencia para las actividades, en lugar de ser reportados (en su mayoría) como eventos adversos.4
Nuevas iniciativas se han llevado a cabo para aumentar la divulgación del conocimiento sobre estas lesiones en América latina, como la adaptación cultural y validación del Sistema de Clasificación de DP del ISTAP para Chile,19 y la traducción y revisión del documento de mejores prácticas del ISTAP (edición 2018)20 para el portugués de Brasil, y español chileno y colombiano. Ambos documentos están disponibles en la página web del ISTAP; el documento de mejores prácticas en portugués brasileño está disponible en la página web de la Asociación Brasileña de Estomaterapia (SOBEST).
La importancia del tema, el desconocimiento de los profesionales de salud sobre este tipo de lesión y la ausencia de revisiones de literatura que evalúen trabajos epidemiológicos mencionando la realidad de América latina justifican el presente estudio, cuyo objetivo fue identificar y describir la epidemiología de los DP en el contexto latinoamericano.
Métodos
Esta revisión bibliográfica empleó la estrategia PCC (P: población, C: concepto, C: contexto), recomendada por el Joanna Briggs Institute (JBI) en su metodología para revisiones sistemáticas de prevalencia e incidencia.21 Sin embargo, el presente estudio no siguió enteramente esta directriz, ya que no utilizó los instrumentos de evaluación de calidad estandarizados por JBI. La pregunta de investigación fue: ¿Cuál es la epidemiología de los DP (prevalencia, incidencia, factores de riesgo y asociados) en pacientes adultos hospitalizados e institucionalizados?
Para la revisión, se incluyeron estudios epidemiológicos, publicados en revistas científicas en portugués, inglés y español, publicados entre 1946 y mayo de 2021. Fueron excluidas las revisiones de la literatura sistemáticas, estudios de casos, consensos y documentos de buenas prácticas, editoriales, cartas al editor, disertaciones, y tesis. Las búsquedas se realizaron entre octubre de 2020 y enero de 2021.
Para la recolección de los datos, fueron consultadas las siguientes bases de datos electrónicas: Literatura Latino-Americana y del Caribe en Ciencias de la Salud (Lilacs), Scientific Electronic Library (Scielo), Medical Literature Analysis and Retrieval Sistem online (Medline), Cumulative Index to Nursing and Allied Health Literature (Cinahl), Base de Datos en Enfermería (BDEnf) y Embase. Los Descriptores en Ciencias de la Salud (DeCs), Medical Subject Headings (MeSH) y palabras claves utilizadas fueron: prevalence, epidemiology, incidence, skin tears, friction y nursing, así como sus equivalentes en portugués y español, combinados con los operadores booleanos “AND” y “OR” (Cuadros 1 y 2).
Cuadro 1 Ecuación de búsqueda bibliográfica de estudios de prevalencia, por base de datos
| Base de datos | Artículos encontrados | Ecuación de búsqueda |
|---|---|---|
| Medline/PubMed | 21 | ((((prevalence[MeSH Terms]) OR (epidemiology[MeSH Terms])) AND (friction[MeSH Terms])) OR (“skin tears"[Other Term])) AND (nursing[MeSH Terms]) |
| Scielo | 3 | (((prevalence) OR (epidemiology )) AND (“skin tears”)) AND (nursing) |
| Embase | 40 | (‘prevalence’/exp OR prevalence) AND (‘skin tear’/exp OR ‘skin tear’ OR ((‘skin’/exp OR skin) AND (‘tear’/exp OR tear))) AND (‘nursing’/exp OR nursing) |
| Lilacs | 0 | prevalence [Palavras] and nursing [Palavras] and “skin tear” [Palavras] |
Cuadro 2 Estructura de búsqueda bibliográfica de estudios de incidencia, por base de datos
| Base de datos | Artículos encontrados | Ecuación de búsqueda |
|---|---|---|
| Medline/PubMed | 47 | (incidence[MeSH Terms]) AND (skin tears) |
| Lilacs | 5 | (incidence ) AND (skin tears) |
| Embase | 83 | (‘incidence’/exp OR incidence OR ‘cohort analysis’/exp OR ‘cohort analysis’ OR (cohort AND (‘analysis’/exp OR analysis))) AND (‘skin tear’/exp OR ‘skin tear’) |
| BDEnf | 11 | (incidence ) AND (skin tears) |
Los resultados de la búsqueda fueron organizados en planilla según título del artículo, autores, nombre de la revista, número, volumen, páginas, sección, resumen y palabras claves. La selección de los artículos fue realizada inicialmente por dos investigadoras, a partir del análisis de sus títulos y resúmenes. Los artículos seleccionados fueron leídos en texto completo por ambas autoras para extracción de los datos; en el caso de dudas y/o desacuerdos, un tercer revisor estuvo disponible para establecer un consenso (en el presente estudio, tal desempate no fue necesario).
Los datos de los estudios seleccionados fueron extraídos y registrados en un instrumento desarrollado por las autoras con las siguientes variables: año de publicación, país donde la investigación fue realizada, métodos, y principales resultados encontrados. Para el análisis de los componentes de los artículos seleccionados, se utilizó el Instrumento para el Fortalecimiento del Reporte de Estudios Observacionales en Epidemiología (STROBE, por sus siglas en inglés)22 en los estudios de prevalencia, y la Escala de Evaluación de la Calidad de los Dominios de los Estudios de Cohorte (NOS, por sus siglas en inglés)23 en los de incidencia.
Los resultados obtenidos son presentados descriptivamente por medio de dos cuadros de síntesis, de acuerdo con el tipo de estudio: prevalencia (estudios transversales) e incidencia (estudios de cohorte), incluyendo los factores asociados y de riesgo, respectivamente (Cuadros 3 y 4).
Resultados
Prevalencia y factores asociados
La búsqueda en la base de datos identificó 64 estudios. Un total de 36 publicaciones fueron excluidas después de buscar duplicados manualmente en la pestaña de datos de Microsoft Excel. Otros 12 estudios fueron excluidos después de la lectura de títulos y resúmenes, ya que no cumplían con los criterios de inclusión. En total, 16 estudios fueron seleccionados para revisión en texto completo e incluidos para análisis (Figura 2). El año de publicación de estos varió entre 2012 y 2021, y la mitad fue publicado entre 2018 y 2021.
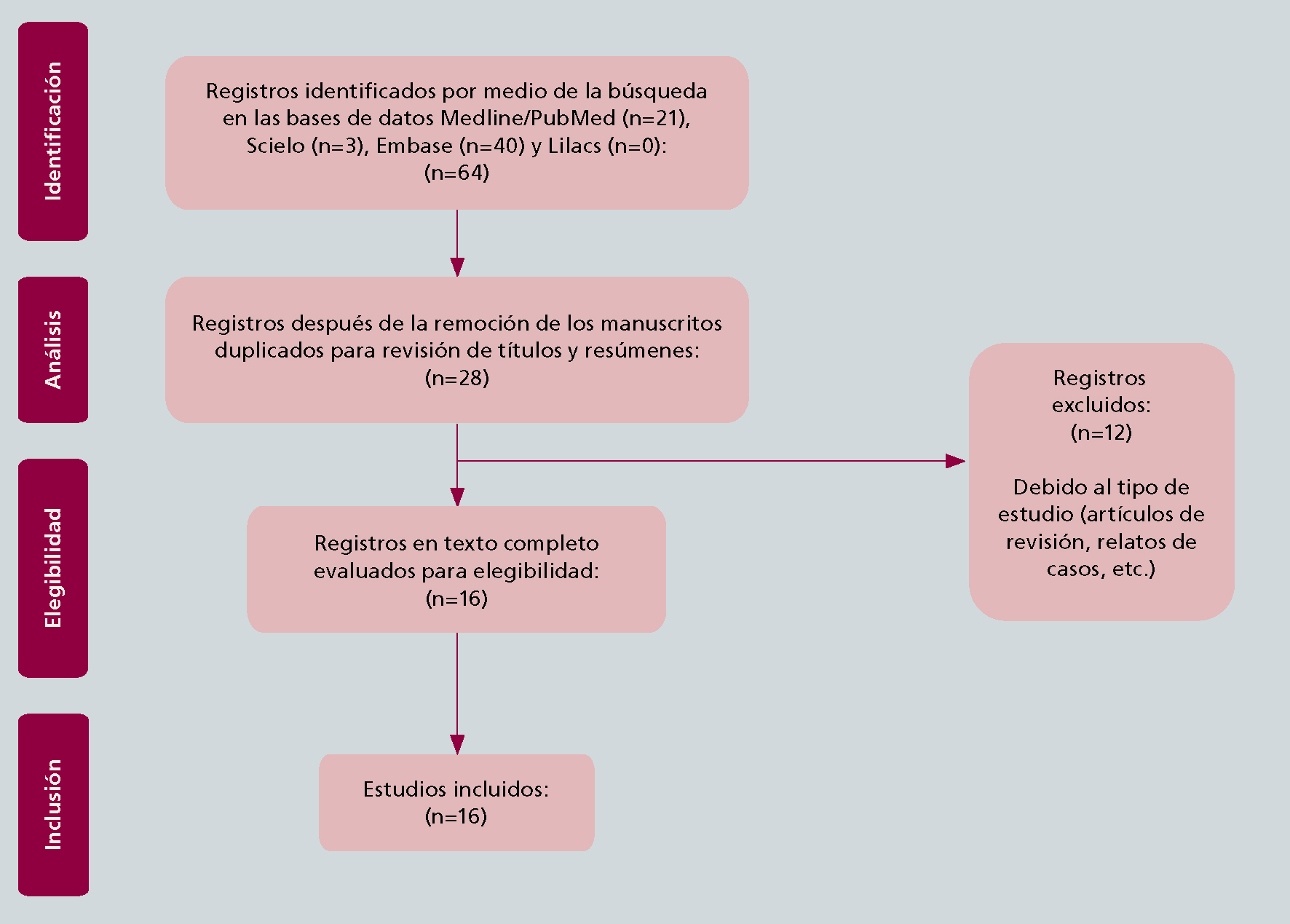
Los estudios seleccionados sobre la prevalencia de DP varían de 0,9724 a 28,7%.25 La mayoría fue realizado en instituciones hospitalarias15,17,24,26-30 y en Instituciones de Larga Permanencia para Adultos Mayores (ILPAM).14,25,31-35 La región anatómica con mayor presencia de DP fue extremidades superiores (6,6-32,1%).17,27,29,30,32,34,35 Las investigaciones fueron realizadas en diversos países, con predominio de Brasil25,26,28-30 y Canadá.14,31,35 Además de los estudios provenientes de Brasil (n=5), se identificó otro estudio latinoamericano, desarrollado en Colombia.24,36 El período de recolección de datos varió entre 24 horas15,31 y seis meses.25 Varios tamaños de muestras fueron identificados en los estudios, desde 5029 hasta 1153 pacientes.34 La principal fuente de información de los estudios fue el examen físico para identificación de DP;15,17,24-36 sin embargo, dos de los estudios incluidos utilizaron encuestas a profesionales de la salud o registros médicos como fuentes de datos.36
Cuadro 3. Estudios de prevalencia y factores asociados a los desgarros de piel, según autores, origen, métodos, resultados y puntuación STROBE. Los factores asociados mencionados son aquellos con un valor estadísticamente significativo para cada estudio. Los resultados se presentan aquí de la misma forma que en los textos originales
| Autor | País | Método | Muestra | Prevalencia | Factores asociados | STROBE |
|---|---|---|---|---|---|---|
| Amaral et al26 | Brasil | Estudio transversal. Establecimiento: institución hospitalaria oncológica. Pacientes: n=157 Período de recolección: 8 días Sistema de clasificación: STAR | Sexo: 52,9% masculino | 3,3% | Menor independencia y autonomía para el autocuidado. Presencia de comportamiento agitado o falta de sensibilidad. Mayor riesgo para el desarrollo concomitante de lesiones por presión (escala de Braden). | 86% |
| LeBlanc et al31 | Canadá | Estudio transversal. Establecimiento: institución de cuidados prolongados. Pacientes: n=113 Período de recolección: 1 día Sistema de clasificación: Payne y Martin | Edad: 36-107 años Sexo: 72,6% femenino | 22% | Sexo masculino. Rigidez y espasticidad. Historia previa de DP. Dependencia para las actividades diarias básicas. | 86% |
| Feng et al27 | China | Estudio transversal. Establecimiento: estudio multicéntrico (9 hospitales terciarios). Pacientes: n=13.176 Período de recolección: 1 mes Sistema de clasificación: ISTAP | Edad promedio: 54,4 años Sexo: 52% masculino | 1,07% | Sexo masculino. Nutrición endovenosa. Permanencia prolongada en cama. Valores altos en la escala de Braden durante la admisión hospitalaria. Movilidad reducida. | 91% |
| Chang et al15 | Singapur | Estudio de prevalencia. Establecimiento: hospitalario. Pacientes: n=144 Período de recolección: 1 día Sistema de clasificación: STAR | Sexo: 60% feminino | 6,2% | Ninguna variable presentó significancia estadística para DP. | 82% |
| Koyano et al32 | Japón | Transversal + caso-control. Establecimiento: institución de cuidados prolongados. Pacientes: n=410 Período de recolección: 3 meses Sistema de clasificación: STAR | Edad promedio: 87 años Sexo: 73,2% femenino | 3,9% | LEP (low-echogenic pixels) dérmica, elastosis solar. Disminución del colágeno tipo IV. MMP2 disminuida. TNF-α aumentado. | 100% |
| Consuegra et al36 | Colombia | Estudio transversal. Establecimiento: enfermeros de 46 instituciones de salud de diferentes niveles de atención. Pacientes: n=310 Período de recolección: 2 meses No hubo clasificación de DP | Edad promedio: 63,9 años Sexo: 50,5% femenino | 5,5% | No relatado. | 87% |
| Skiveren et al33 | Dinamarca | Estudio prevalencia. Establecimiento: instituciones de cuidados prolongados. Pacientes: n=128 Período de recolección: 2 días Sistema de clasificación: ISTAP | Edad promedio: 83,1 años Sexo: 73,4% femenino | 4,6% | Equimosis en extremidades. | 86% |
| Bermark et al17 | Dinamarca | Estudio transversal. Establecimiento: hospital universitario. Pacientes: n=202 Período de recolección: 3 días Sistema de clasificación: ISTAP | Edad promedio: 70,7 años Sexo: 51,5% femenino | 11,4% | Historia previa de DP. Equimosis (mayor a 3cm). Riesgo de caídas. | 59% |
| Woo et al14 | Canadá | Estudio transversal. Establecimiento: 4 instituciones de cuidados prolongados. Pacientes: n=678 Período de recolección: 1 mes Sistema de clasificación: ISTAP | Edad promedio: 75 años Sexo: 68,4% femenino | 14,7% | Sexo masculino. Edad avanzada. Riesgo aumentado para lesión por presión. | 77% |
| Van Tiggelen et al34 | Bélgica | Estudio transversal. Establecimiento: 10 instituciones de larga permanencia. Pacientes: n=795 Período de recolección: 5 meses Sistema de clasificación: ISTAP | Edad promedio: 85 años Sexo: 68,9% femenino | 3% | Dependencia para transferencia. Edad. Historia previa de DP. Uso crónico de corticoides. Uso de adhesivos y apósitos. | 95% |
| Vieira et al28 | Brasil | Estudio transversal. Establecimiento: hospital universitario. Pacientes: n=101 Período de recolección: 1 mes Sistema de clasificación: STAR | Edad promedio: 71,3 años Sexo: 53,5% masculino | 28,7% | Edad avanzada (60-79 años). Comorbilidades. Media de tiempo de uso de corticoide en personas mayores. Piel seca y escamativa. | 73% |
| Vieira et al25 | Brasil | Estudio transversal. Establecimiento: instituciones de cuidados prolongados. Pacientes: n=54 adultos mayores Período de recolección: 6 meses Sistema de clasificación: STAR | Edad promedio: 77,4 años Sexo: 63% masculino | 20,4% | Ninguna variable presentó significancia estadística para DP. Mayor prevalencia de DP entre 60-79 años. | 86% |
| LeBlanc et al35 | Canadá | Estudio prospectivo. Establecimiento: institución de cuidados prolongados. Pacientes: n=380 Período de recolección: 4 semanas Sistema de clasificación: ISTAP | Edad promedio: 85,4 años Sexo: 63,2% femenino | 20,8% | No relatado. | 95% |
| Vieira et al29 | Brasil | Estudio transversal. Establecimiento: hospitalario. Pacientes: n=50 Período de recolección: 2 meses Sistema de clasificación: STAR | Edad promedio: 69,3 años Sexo: 52% masculino | 18% | Hematomas en las extremidades. Coberturas adhesivas. Comorbilidades. Miniexamen del Estado Mental (MEEM). Ingresos familiares. | 91% |
| Souza et al30 | Brasil | Estudio transversal (prevalencia). Establecimiento: hospitalario. Pacientes: n=148 Período de recolección: 1 mes Sistema de clasificación: STAR | Edad promedio: 60,1 años Sexo: 51,3% femenino | 12,2% | Micronutrientes. Antihipertensivos. Antidepresivos. | 95% |
| Bernal et al24 | Colombia | Estudio de prevalencia. Establecimiento: instituciones de servicios de salud de tercer nivel y centros gerontológicos. Pacientes: n=409 Período de recolección: no relatado Sistema de clasificación: no relatado | Edad promedio: 67,8 años Sexo: 58,4% femenino | 0,97% | Las mujeres y las personas mayores de 50 años (todas las lesiones cutáneas asociadas a dependencia y no específicas de DP). | 77% |
Los factores asociados a la presencia de DP más frecuentes fueron: mayor dependencia para el autocuidado/actividades de la vida diaria (por ejemplo, alimentación, higiene personal y traslados),26,31,34 historia previa de DP,17,31,34 edad avanzada,14,28,34 tiempo de y/o uso de medicamentos,25,30,32 y equimosis.17,33 Tanto el sexo masculino14,27 como el femenino24 son mencionados como factores asociados en estudios diferentes. El uso de adhesivos/apósitos,34 la manifestación de deterioro cognitivo/demencia37 y los micronutrientes30 también fueron mencionados. De todos los estudios que reportaron factores asociados a la ocurrencia de DP, dos estudios no presentaron significancia estadística15,25 y otros dos describieron las características de las personas con DP sin relatar explícitamente estadísticas de su asociación con la prevalencia de DP.35,36 La mayoría de los estudios (12/75%)15,25-27,29-36 presentó una puntuación mayor o igual a 80% según la evaluación STROBE, la cual los caracteriza como reportes de buena calidad.
Incidencia y factores de riesgo
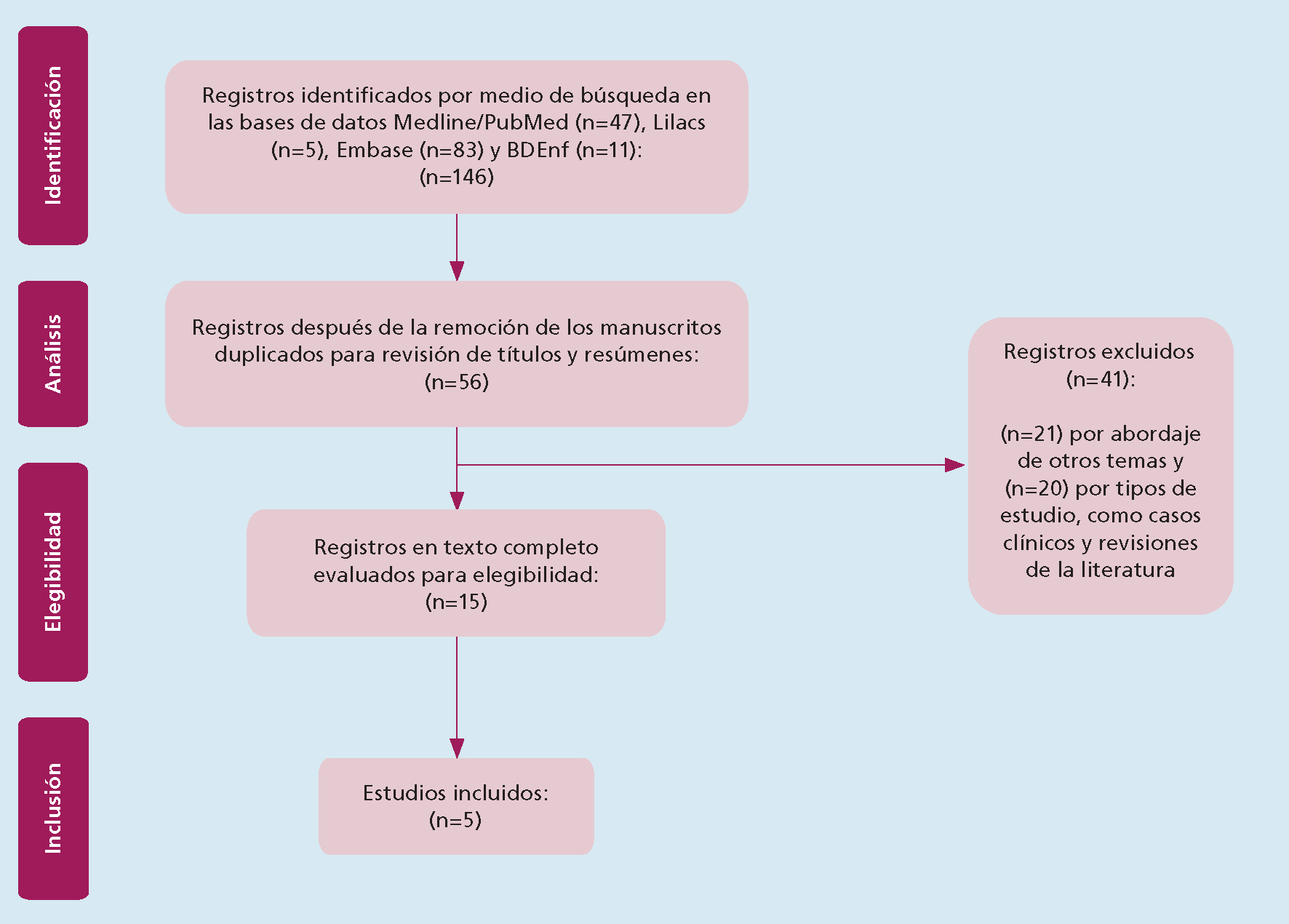
La búsqueda de estudios de incidencia en la literatura identificó 146 artículos, de los cuales 141 fueron excluidos (90 por duplicación de documentos enumerados en la tabla de Microsoft Excel, 21 por no contemplar la temática, y 20 por no cumplir con los criterios de inclusión). En total, 15 artículos completos fueron evaluados y revisados en su versión en texto completo, de los cuales cinco fueron seleccionados para esta revisión16,35,38,39,40(Figura 3).
Los estudios seleccionados fueron publicados entre 2015 y 2020. La mayoría fue realizado en ILPAM16,35,38,39 e instituciones hospitalarias.40 Los valores de incidencia variaron entre 3,816 y 40%.40 Un estudio presentó una tasa de 1,13/100 personas-día, y por tener una unidad de medida diferente a la de los otros estudios, no fue agrupado con los demás valores.38 Las regiones anatómicas más afectadas por los DP fueron la parte posterior del antebrazo (34,6-50%)16,38 seguida por las piernas y los pies (51,6%).35 Resultados similares fueron encontrados en estudios realizados en Japón,16,38 Emiratos Árabes Unidos,39 Suecia40 y Canadá.35 No se encontraron estudios de incidencia de DP en América latina. El período de seguimiento para determinar nueva incidencia de DP varió entre 30 días40 y ocho meses.38 El número de participantes en los estudios varió entre 14938 y 555.39
Cuadro 4 Estudios de incidencia y factores de riesgo de desgarros de piel, según autores, origen, método y resultados
| Autor | Origen | Método | Muestra | Incidencia | Fatores de riesgo |
|---|---|---|---|---|---|
| Sanada et al16 | Japón | Estudio de cohorte prospectivo. Establecimiento: institución de cuidados prolongados. Pacientes: n=368 Seguimiento: 3 meses Sistema de clasificación: STAR | Edad promedio: 87 años Sexo: 74,5% femenino | 3,8% | Historia previa de DP (puntuación Braden) |
| Atroshi et al40 | Suecia | Estudio de cohorte prospectivo. Establecimiento: hospitalario. Pacientes: n=164 Seguimiento: 4 semanas No hubo clasificación de los DP | Edad promedio: 70 años Sexo: 81% masculino | 40% | Contractura de Dupuytren |
| Koyano et al38 | Japón | Estudio de cohorte prospectivo. Establecimiento: institución de cuidados prolongados. Pacientes: n=149 Seguimiento: 8 meses Sistema de clasificación: STAR | Edad promedio: 87 años Sexo: 71,4% femenino | No relatado | Grosor de la dermis (punto de corte 0,8mm) |
| Kapoor et al39 | Emiratos Árabes Unidos | Estudio de cohorte prospectivo. Establecimiento: institución de cuidados prolongados. Pacientes: n=555 Seguimiento: 45 días No hubo clasificación de DP | Edad promedio: 82,2 años Sexo: 65,6% femenino | 20% | No relatado |
| LeBlanc et al35 | Canadá | Estudio de cohorte prospectivo. Establecimiento: institución de cuidados prolongados. Pacientes: n=380 Seguimiento: 4 semanas Sistema de clasificación: ISTAP | Edad promedio: 85,4 años Sexo: 63,2% femenino | 18,9% | No relatado |
Entre los factores de riesgo, fueron reportados: historia previa de DP,16 baja puntuación en la escala Braden de clasificación del riesgo de desarrollo de lesión por presión,16 contractura de Dupuytrin (deformidades palmares en flexión de los dedos)40 y grosor de la dermis;38 dos estudios35,39 no presentaron significancia estadística para sus resultados (Cuadro 2). Según la evaluación realizada por medio del NOS, los estudios de incidencia incluidos fueron considerados de buena calidad metodológica. La herramienta NOS evalúa tres puntos en estudios de incidencia: selección (4 ítems, máximo de 4 estrellas), comparación (1 item, máximo de 2 estrellas) y resultados (3 ítems, máximo de 4 estrellas). Para ambas herramientas, se asumió que cuanto más próximo a la puntuación máxima fuera el puntaje, mejor sería la calidad del estudio. Hubo puntajes que variaron entre 3 y 4 estrellas en los ítems de “selección", 1 estrella en “comparabilidad", y 3 estrellas en “resultados” (Cuadro 5).
Discusión
El presente estudio identificó 21 estudios epidemiológicos, 16 sobre prevalencia14,15,17,24-36 y cinco de incidencia16,35,38-40 de DP. Todos fueron publicados después del año 2012, resultado de la búsqueda de los descriptores propuestos en las bases de datos mencionadas.
Los establecimientos variaron entre ILPAM e instituciones hospitalarias. África, Oceanía y Antártica fueron los continentes ausentes en las publicaciones sobre el tema. Los mayores valores de prevalencia por establecimiento fueron 28,7% para instituciones hospitalarias28 y 20,8% en ILPAM,35 mientras que las mayores tasas de incidencia fueron 40% en el contexto hospitalario40 y 18,9% en ILPAM.35
Entre los 21 estudios analizados, siete fueron desarrollados en América latina24-26,28-30,36 entre 2012 y 2021 (cinco de ellos, en Brasil). Todos los estudios latinoamericanos reportaron prevalencia de DP (0,9728,7%). Los de origen brasileño fueron conducidos en hospitales e ILPAM, con recolección de datos entre ocho días y seis meses. Sobre los estudios de origen colombiano24,36 (ambos multicéntricos) uno fue realizado durante dos meses en hospitales públicos, privados e ILPAM; el otro fue realizado en instituciones de salud de tercer nivel y centros gerontológicos, pero no mencionaron el tiempo de recolección de datos. La muestra de estos estudios24-26,28-30,36 fue relativamente menor (n=50-409) que la encontrada en los estudios norteamericanos, europeos y asiáticos (n=113-1153).14,15,17,27,31-35
Existen barreras para la realización de investigación en América latina, debido al aumento del costo de recursos humanos y materiales para ejecutar valoraciones y seguimiento de los pacientes.41 Este motivo puede justificar el tamaño reducido de la muestra de los estudios de esta región en comparación con los demás países, así como la dificultad de ejecución de proyectos multicéntricos.
En los estudios de incidencia, el principal contexto de salud fue ILPAM; las instituciones hospitalarias fueron mayoría en los estudios transversales. Los residentes de ILPAM presentan, en general, edad avanzada, limitaciones en su movilidad y alta dependencia para las actividades diarias, es decir, un perfil más vulnerable al desarrollo de DP14 16,28,31,32,34,35,38,39 en comparación con pacientes hospitalizados con cuadros clínicos agudos. Otro grupo de pacientes con alto riesgo de DP son los hospitalizados en unidades de cuidado crítico, donde a pesar de tener períodos de hospitalización más cortos, hay mayor uso de dispositivos de salud, tales como adhesivos médicos.28,42,43
Kapoor et al39 consideraron los DP como uno de los posibles eventos adversos durante la transición de pacientes hospitalizados a las ILPAM como marco importante para el cuidado. En diversos estudios,3,44 los DP fueron señalados como lesiones inherentes a los cuidados de personas con mayores necesidades de atención, y hasta considerados normales por diversos profesionales de la salud, principalmente tratándose de personas de edad avanzada.
Cuadro 5 Evaluación de estudios de cohorte (incidencia), según los dominios del Newcastle-Ottawa (NOS)
| Estudios de cohorte | Puntuación NOS | ||
|---|---|---|---|
| Selección | Comparación | Resultado | |
| Atroshi et al, 2015 | *4 | *1 | *3 |
| Sanada et al, 2015 | *4 | *1 | *3 |
| Koyano et al, 2016 | *4 | *1 | *3 |
| Kapoor et al, 2019 | *3 | *1 | *3 |
| LeBlanc et al, 2020 | *3 | *1 | *3 |
En línea con los objetivos de los paneles STAR e ISTAP, los DP deberían ser considerados un evento adverso serio que requiere notificación obligatoria, la cual posibilitaría una mayor visibilidad del problema y valorización por medio de acciones preventivas. Teniendo en cuenta que los DP pueden ser considerados como eventos prevenibles, en la mayoría de los casos, la prevalencia e incidencia mostradas en los estudios de esta revisión pueden ser vistos como elevados. Los factores asociados y de riesgo encontrados en esta revisión pueden ser categorizados como condiciones sistémicas de salud (edad avanzada, comorbilidades, uso de medicamentos, nutrición, alteraciones cognitivas y motoras), características de la piel (grosor, estado de hidratación, descamación, fotoenvejecimiento, hematomas y equimosis) y evaluación de riesgo para el desarrollo de lesiones por presión (escala de Braden). Estos factores de riesgo también se pueden clasificar en intrínsecos y extrínsecos.
Las condiciones de salud que comprometen el estado clínico sistémico no se restringen a las hemodinámicas, circulatorias y respiratorias; la piel, como órgano más extenso del cuerpo, también puede generar grandes demandas metabólicas y riesgo de infección cuando hay lesiones. El estado de la piel, por lo tanto, juega un papel importante en el aumento de la aparición de DP. Entre las problemáticas que comprometen el adecuado funcionamiento de la piel está la disminución de la perfusión, que la torna más vulnerable al surgimiento de lesiones.45 Otro factor contribuyente es el estado de hidratación cutánea, definida como la cantidad de agua presente en la piel, que determina su correcto funcionamiento, turgencia y resistencia a fuerzas mecánicas.46
Cuatro de los estudios analizados identificaron como factor asociado y de riesgo para DP puntajes bajos de la valoración del riesgo de lesión por presión, por medio de la escala de Braden.14,16,26,27 Esta indica el estado de movilidad, dependencia y nutrición que, al ser alterados, provocan vulnerabilidad a estas lesiones.45 Souza et al30 identificaron el uso de micronutrientes, tales como vitaminas y glucosa, como factor asociado al surgimiento de DP, justificado por la condición de baja nutrición previa en los pacientes con consumo de estos suplementos. Es importante considerar que ambas lesiones, DP y por presión, han sido estudiadas conjuntamente y en asociación con otras, como la dermatitis asociada a la humedad (MASD, por sus siglas en inglés) y las alteraciones de piel al final de la vida (SCALE, por sus siglas en inglés) para caracterizar la fragilidad de la piel.45,47
Así como la escala de Braden, la historia previa de DP fue señalada en cuatro16,17,31,34 de los 19 estudios como factor asociado y de riesgo para el surgimiento de estas lesiones. Los pacientes con antecedentes de DP tienen cuatro veces más probabilidades de desarrollar nuevas lesiones.48 La recidiva de lesiones puede ser explicada no sólo por la fragilidad del tejido cicatrizado/reparado, sino también por la presencia de condiciones preexistentes como edad avanzada. La piel puede tener hasta 1,18 veces más chances de ruptura por cada año adicional de edad dado que, con el pasar de los años, sufre alteraciones fisiológicas caracterizadas por la pérdida de elasticidad, resistencia, hidratación y grosor tisular,23 además de las acciones del fotoenvejecimiento.32,46
Entre las señales del envejecimiento de la piel asociadas a edad avanzada, la púrpura actínica y los hematomas se relacionan con pequeños traumas que alteran la estructura de la piel tornándola más rígida y, por sí sola, más vulnerable a las rupturas del tejido;49 características que, en conjunto con piel translúcida, alteración de la cicatrización, atrofia y pseudocicatrices blancas definen el síndrome de dermatoporosis presente en adultos mayores con fragilidad de piel como consecuencia de repetidas lesiones.50,51
Las alteraciones de movilidad y cognición, también relacionadas con la edad avanzada, fueron relatadas repetidas veces en los estudios que compusieron la revisión26,31,34 como factores contribuyentes, en parte, a los bajos puntajes de la escala de Braden. Estas condiciones pueden llevar al desarrollo de DP durante intentos frustrados de automovilización, así como también durante la atención por profesionales de la salud o acompañantes. Las caídas, que tienen como factor causal las mismas alteraciones cognitivas y de movilidad, son otro factor reportado en la literatura como relevante para el surgimiento de DP; individuos con historia de caídas en los últimos tres meses poseen tres veces más chances de desarrollar DP en los seis meses siguientes, como resultado de las alteraciones estructurales de la piel que los acompañan.17
La valoración y priorización de los factores asociados o de riesgo al surgimiento de DP depende de la aplicación de herramientas sistematizadas para su valoración. Sistemas estandarizados de clasificación estuvieron presentes en apenas tres (16%) de las 21 publicaciones, donde se utilizaron los sistemas de clasificación STAR,3 ISTAP5 y el publicado por Payne y Martin.2 La existencia de los sistemas estandarizados de clasificación como parte de los consensos internacionales favorecieron el aumento del número de estudios publicados, principalmente por los paneles internacionales STAR e ISTAP en los últimos cinco años.
Al evaluar la calidad de las publicaciones por medio de los instrumentos STROBE, para estudios de prevalencia, y NOS, para los de incidencia, se observa que la mayoría fue caracterizada por tener buena calidad. Para los estudios de prevalencia, fue identificada la falta de controles de sesgo y de estimaciones no ajustadas. En casos específicos de estudios de incidencia, la selección de la muestra no recibió la puntuación máxima posible.39,35
Considerando el aumento de la producción científica relacionada a DP en los últimos años, esta revisión permite comprender mejor su distribución alrededor del mundo, especialmente en América latina. Brasil evolucionó en el desarrollo de estudios principalmente epidemiológicos en hospitales e ILPAM,25,26,28,29 los cuales fueron favorecidos por la disponibilidad de los sistemas de clasificación obtenidos por los procesos de adaptación cultural y validación de los instrumentos de medida STAR6 e ISTAP.7,8
Son recomendadas, por lo tanto, estrategias para estimular y colaborar en el desarrollo de nuevas versiones adaptadas y validadas para otros países del continente que facilitarían la realización de estudios sobre epidemiología de DP en América latina. Es importante destacar la participación de autores latinoamericanos, principalmente de Brasil y Chile, en publicaciones internacionales coordinadas por ISTAP. Entre las publicaciones mencionadas, se encuentran los consensos más recientes desarrollados por el ISTAP, ya sea por medio autoría o revisión.20,45 Además de esas realizaciones, otras iniciativas han sido concretadas por medio de la inserción del tema en eventos profesionales latinoamericanos.
Limitaciones
Este estudio presenta una limitación de idioma, al restringir la revisión a textos en portugués, español e inglés en texto completo. Posibilita, sin embargo, el estabelecimiento de recomendaciones y perspectivas no sólo relacionadas con la ampliación de estudios epidemiológicos en América latina, sino también con la necesidad de evaluación de los conocimientos de los profesionales de la salud sobre los DP.
La caracterización epidemiológica de la existencia y surgimiento de los DP en diferentes contextos de atención en salud posibilita la gestión administrativa local, creación, desarrollo e implementación de protocolos de prevención, detección temprana y tratamiento, basados en evidencia obtenida a partir de ensayos clínicos controlados y randomizados.
Conclusión
La revisión bibliográfica sobre la epidemiología de los DP incluyó 21 artículos (16 sobre prevalencia y cinco sobre incidencia) que reportaron tasas elevadas de entre 0,97 a 28,7% y 3,8 a 40%, respectivamente. Condiciones clínicas sistémicas que comprometen la independencia para las actividades de la vida diaria, historia previa de lesión, puntajes bajos en la escala de Braden y edad avanzada fueron los factores asociados y de riesgo más observados. Los trabajos fueron desarrollados y publicados principalmente fuera de América latina; Brasil se destacó en la región por su producción bibliográfica en el tema.

